Las inmunoterapias contra el cáncer, que permiten al sistema inmunológico de los pacientes eliminar tumores, están revolucionando el tratamiento del cáncer. Muchos pacientes responden bien a estos tratamientos y a veces experimentan remisiones duraderas. Pero algunos cánceres siguen siendo difíciles de tratar con inmunoterapia, y ampliar el impacto del enfoque es un tema de alta prioridad.
En la edición de ayer de la revista PNAS, un equipo dirigido por los científicos del Laboratorio Cold Spring Harbour Tobias Janowitz y Douglas Fearon, junto con Duncan Jodrell del Instituto Cambridge para la Investigación del Cáncer del Reino Unido (de la Universidad de Cambridge) informa sobre el ensayo clínico de un fármaco que induce una respuesta inmune integrada en los tumores de pacientes con tipos de cáncer que no suelen responder a la inmunoterapia. Los investigadores esperan que el tratamiento potencial consiga que dichos tumores respondan mejor a la clase de fármacos conocidos como inhibidores de puntos de control inmunitarios.
«Esos tumores a menudo no parecen ser visibles para el sistema inmunológico«
Los inhibidores de puntos de control liberan frenos naturales en el sistema inmunológico, lo que le deja vía libre para encontrar y destruir células cancerosas. Pero generalmente no han sido eficaces contra las células cancerosas con bajos niveles de mutación genética. Janowitz afirma que «Esos tumores a menudo no parecen ser visibles para el sistema inmunológico y no parecen ser desenmascarados por las terapias que están disponibles actualmente. Y tenemos razones para creer que eso se debe a que pueden activar una vía inmunosupresora que mantiene la mayor parte de las células inmunes fuera del nido de células cancerosas«.
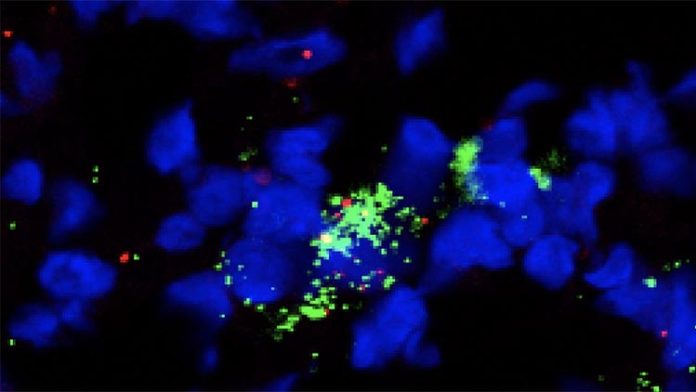
En este ensayo clínico, el equipo de investigación interrumpió esa vía inmunosupresora con un fármaco llamado plerixafor. El fármaco fue administrado de forma continua por vía intravenosa durante una semana a 24 pacientes con cáncer de páncreas o cáncer colorrectal con una carga mutacional tumoral baja. Todos los pacientes tenían la enfermedad en estado avanzado y se obtuvieron biopsias de tumores metastásicos antes y después del tratamiento.
Cuando el equipo analizó esas muestras de pacientes, encontraron que células inmunes críticas se habían infiltrado en los tumores durante el tiempo que los pacientes recibieron plerixafor, incluido un tipo celular conocido por convocar y organizar a los actores clave en la respuesta contra el cáncer. El hallazgo fue alentador porque el equipo detectó cambios que también se han observado en pacientes cuyos cánceres respondieron bien a los inhibidores de los puntos de control.
Jodrell, quien dirigió la planificación y el reclutamiento de pacientes para el estudio clínico, comenta que «Estoy encantado de que el trabajo de este equipo multidisciplinario se haya traducido en importantes hallazgos de laboratorio en los pacientes, con el potencial de marcar la diferencia en estos pacientes, en los que es difícil tratar los cánceres«.
Un ensayo clínico basado en este estudio está a punto de iniciar el reclutamiento de sujetos y probará los efectos de combinar plerixafor con un inhibidor de punto de control aprobado.
Fuente: PNAS.

























